|
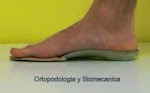
| IMAGEN 1 |
Siempre os he dicho, que se aceptan sugerencias y peticiones para el blog, por eso esta entrada va para una joven podóloga recién titulada, que me pidió por correo que si podría hacer alguna entrada sobre toma de moldes en corrección y a poder ser posible con un video de cómo se hacía.
Hay muchas formas de tomar un molde en corrección, pero yo los moldes los tomo con espuma fenolica en bipedestación. Si con la ortesis no se pretende contralar momentos pronadores, tomo el molde en bipedestación pidiendo al paciente que pise en la espuma con la pierna recta y con rodilla totalmente extendida y el tobillo a 90º.
Si en cambio, con la ortesis se pretende controlar momentos pronadores tomo el molde en corrección con Windlass y rotación externa tibial. En el caso de niños si veo que no van a colaborar a la hora de tomar el molde en espuma fenolica, opto por venda de escayola tipo mocasín en descarga intentando que el pie este lo mas “neutro” posible y con flexión dorsal de todos los dedos aumentado así el arco.
El primer paso para tomar un molde del pie en corrección, es comprobar si este es flexible para poder realizar la corrección, por tanto tenemos que hacer el Mecanismo de Windlass o Test de Jack y ver si al hacer flexión dorsal del primer dedo del paciente en bipedestación (IMAGEN 2 Y 3) hay un aumento del arco, y también realizar una rotación externa tibial para que de esta forma se rote también el astrágalo con la tibia. Con esta ligera rotación del astrágalo, este se dorsiflexiona y adduce. Pero por la dificultad que entraña esto, a veces lo más importante no es realizar una buena rotación tibial, ya que al pisar el paciente es muy difícil mantenerla. Por eso, pienso que es más importante evitar en la medida de lo posible que la tibia rote internamente y así que el pie no colapse tanto.
 |
| IMAGEN 2 |
 |
| IMAGEN 3 |
Diversos autores han escrito sobre la importancia de este mecanismo. Dananberg por medio del modelo de facilitación del plano sagital, mantiene la idea que para un correcto funcionamiento del arco o para evitar un colapso de la columna interna, es necesaria una correcta dorsiflexion metatarsofalangica o un tercer roker.
En este primer video, lo que hacemos es marcar el eje del ASA en el centro del astrágalo en carga, para así, poder comprobar el grado de corrección en dicho eje.
Y aquí, una vez valorada la flexibilidad del pie y comprobar que la corrección del pie es efectiva para poder tomarle el molde de esta manera, procedemos a tomar el molde como aparece en el siguiente video.
Y para ver el resultado, en esta ultima foto (IMAGEN 4), si se compara con la IMAGEN 1, se aprecia la corrección se que se ha producido en el pie y sobre todo donde mejor se ve es observando el punto marcado del eje del ASA.
 |
| IMAGEN 4 |