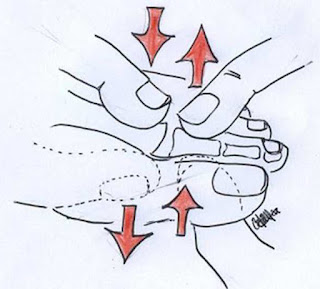
ETIOLOGIA
Etiológicamente, el hallux valgus, la insuficiencia del primer radio y un segundo metatarsiano excesivamente largo pueden contribuir a este problema, pero no necesariamente siendo los precursores de la deformidad .Otros factores etiológicos de esta entidad clínica incluye enfermedades articulares de tipo inflamatorio, alteraciones del tejido conectivo y diversas causas no específicas de sinovitis.
Estos factores se han identificado como causantes de distensión capsular y de atenuación o ruptura del plato glenoideo. La presencia de estos factores se asocia a un aumento de presión plantar de las articulaciones metatarsofalángicas menores, especialmente en la segunda Y durante la fase propulsiva de la marcha.
Los factores desencadenantes del SDPD, pueden ser el uso continuado de calzado de tacon alto y de calzado con suela muy fina, lo que ocasiona un aumento de impacto en la zona metatarsal. Y como diagnostico diferencial, tenemos que prestar especial atención y tener en cuenta a las posibles fractura de stress, deformidad de dedo en garra, artritis reumatoide, enfermedad de Freiberg, sinovitis o neuroma, por comentar algunas.
TRATAMIENTO
Sobre este apartado, existe una amplia batería y opciones de tratamientos. Para os sirva como referencia, os dejo esta tabla (Tabla 1), modificada del articulo: (Pascual Gutiérrez R, Arnao Rodríguez MC, Chinchilla Villaescusa P, López Ros P, García Campos J. Criterios de selección del tratamiento del síndrome de predislocación. Rehabilitación (Madrid).2010; 44(4):364–370).
En la cual se explica brevemente y de forma esquemática los criterios de selección y los distintos tratamientos según el grado o estadio de evolución del SDPD.
 |
| TABLA 1 |
También, he encontrado en la red un poster que me ha parecido interesante, el cual, explica un algoritmo terapéutico para el tratamiento de esta patología.
Para el tratamiento del SDPD, si el paciente se encuentra en el Estadio I o en una fase muy inicial, la cual solo le lleva molestado unos días, le suelo colocar un vendaje en corbata o le realizo una silicona en omega, cambio de calzado, si este no es el adecuado y medidas antiinflamatorias: aplicación de hielo en la zona o baños de contraste.
 |
| Vista plantar del vendaje en corbata |
 |
| Visión dorsal |
Si el dolor persiste o es un paciente que acude con una evolución de varios meses o se encuentra en un Estadio II, le suelo realizar una ortesis plantar, en la cual si no hay sublubluxación clara del dedo le coloco una descarga selectiva de los metatarsianos centrales, vendaje en corbata y medidas antiinflamatorias, esta vez con AINES, hasta que le entregue la plantilla.
 |
En cambio, si existe subluxación clara de la articulación y el test de Kellikian es positivo produciéndose una corrección de la deformidad, le coloco una ortesis con una pieza retrocapital o almendra de descarga. De esta forma descargo los metatarsianos y corrijo la deformidad existente, además de ponerle el vendaje en corbata y medidas antiinflamatorias, esta vez con AINES, hasta que le entregue la plantilla.
Además en estos casos, si con la pieza retrocapital la deformidad no se corrige del todo, pero el dedo tiene más margen de maniobra, les coloco una silicona en forma de omega para terminar de bajar el dedo, pero comento, que esto en todos los casos no es posible. También existen casos, pero menos frecuentes y sobre todo en gente mayor, en los cuales la cabeza metatarsal no molesta y lo que solo duele es la placa plantar y la articulación a nivel dorsal por la subluxación de la misma. Por eso, en este tipo de pacientes la subluxación es reductible y flexible, con colocar una silicona en forma de omega es suficiente para mejorar la sintomatología.
Para concluir, os dejo algo de bibliografia, por si queréis indagar más en el tema y animaros a participar con vuestros comentarios, aportaciones y compartiendo los tratamientos que soléis utilizar para esta patología, ya que yo solo he explicado algunos de los muchos que se pueden utilizar y el ejemplo de un algoritmo terapéutico como guía de tratamiento.